ПИЩЕВАРЕНИЕ И ПИТАНИЕ ПРИ СОСТОЯНИЯХ И БОЛЕЗНЯХ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА
АЛМАЗ ШАРМАН, профессор медицины
«Путешествие длиной в три дня» и почему это важно
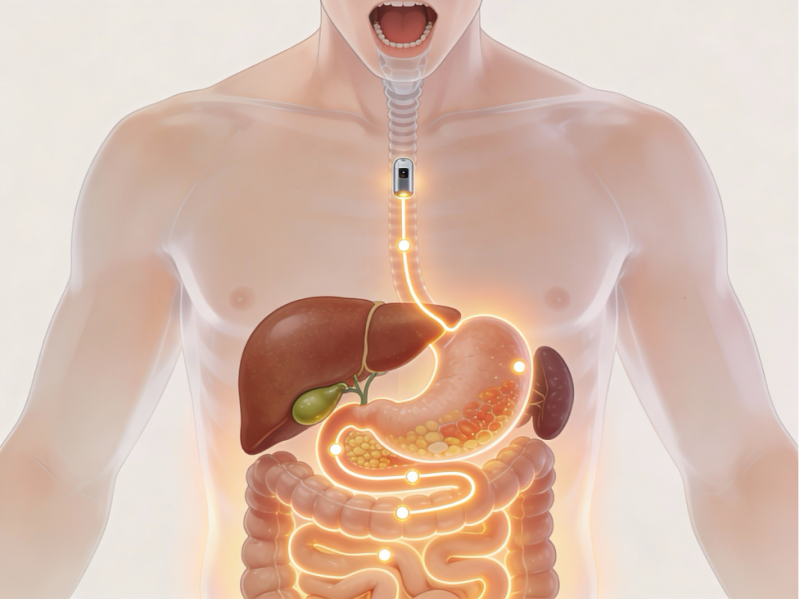
Представьте себе, что вы проглотили маленькую «пилюлю-камеру», и вы можете наблюдать за тем, как она проходит ваш пищеварительный тракт. Кстати, именно так я сделал, проглотив такую пилюлю под названием “Pill-Cam”. Эксперимент, конечно, звучит как смелый способ подружиться со своей анатомией — и одновременно как испытание характера. Но в этом образе есть важная методическая идея: пищеварение — это не абстракция, а живая система труб, клапанов, ферментов, бактерий и нервов, которая работает 24/7 и принимает решения быстрее, чем мы успеваем сказать «я просто перекушу».
Пища в норме может путешествовать «от губ до выхода» до трёх дней и иногда дольше: рот → пищевод → желудок → двенадцатиперстная кишка → тонкий кишечник → толстый кишечник → прямая кишка
При этом траектория еды — не равномерное скольжение по трубе, а последовательность остановок, перемешивания, дозирования и контроля. Ключевой механизм — работа сфинктеров и волновых сокращений, которые обеспечивают продвижение и перемешивание содержимого.
Любые изменения рациона или нарушения моторики могут иметь продолжительный эффект: скорость, координация и “пропускной режим” кишечника критически важны для здоровья.
Если бы пищеварительная система была государством, то желудок был бы таможней и санитарной службой, печень — министерством финансов и переработки ресурсов, поджелудочная железа — производственным заводом ферментов, желчный пузырь — складом стратегического сырья, а кишечник — одновременно промышленным парком и парламентом, где триллионы бактерий постоянно голосуют за то, как именно переработать ваш обед.
И это не метафора ради красоты. Потому что пищеварительная система — это не просто “переварить еду”. Это система превращения пищи в доступные молекулы, распределения их по организму и контроля рисков: инфекционных, воспалительных, метаболических.
Здесь мы рассмотрим следующие вопросы:
- как устроена пищеварительная система;
- что именно происходит с едой на каждом участке пути;
- как питание становится терапией — через понятные алгоритмы при частых состояниях и болезнях.
1. Пищевод: не просто «трубка», а активный транспортный орган
1.1. Пищевод: «можно есть стоя на голове»
Когда мы говорим «пищевод», у многих в голове возникает образ пассивного канала, по которому еда просто “падает” вниз. На самом деле пищевод — это орган с очень мощной мышечной стенкой и точной программой движения.
В момент глотания пищевод “узнаёт” пищевой комок по механическому контакту со стенкой и запускает последовательные сокращения — перистальтику, которая продвигает содержимое в желудок. Эти сокращения настолько сильны, что теоретически человек может глотать даже в положении вниз головой: гравитация помогает, но не является главным “двигателем”.
1.2. Барьеры от обратного заброса: зачем пищеводу «защита»
Пищевод соединяется с желудком так, что это соединение в норме снижает вероятность обратного заброса кислоты и содержимого желудка вверх. При нарушении этого механизма (например, при изменении анатомии перехода, в том числе описываемом как грыжа пищеводного отверстия) вероятность рефлюкса увеличивается.
И тут важно понимать принципиальную физиологическую разницу между пищеводом и желудком:
· Желудок рассчитан на кислоту — он защищён слизистым барьером.
· Пищевод на кислоту не рассчитан: его слизистая гораздо более “нежная”, и поэтому кислотный контакт вызывает боль и воспаление быстрее.
Именно поэтому одинаковая по “кислотности” ситуация в разных отделах ЖКТ приводит к совершенно разным последствиям: желудок терпит, пищевод — протестует– может развиться гастро-эзофагеальная рефлюксная болезнь – ГЭРБ. Ее мы рассмотрим позже.
2. Желудок: кислотный реактор, санитарный фильтр и фабрика химуса
2.1. Почему желудок всегда “в движении”
Желудок не стоит на месте. Даже когда он пуст, его слизистая образует складки, а стенки сокращаются.
Когда пища поступает внутрь, желудок начинает её активно перемешивать и размалывать, превращая содержимое в более однородную массу. Исследовательские наблюдения показали: пищеварение — ещё и химический процесс, где ключевую роль играют соляная кислота и ферменты, способные расщеплять пищу.
Это базовая мысль, от которой зависит всё нутритивное лечение: меняя состав пищи, мы меняем химические реакции и скорость распада нутриентов.
2.2. Какие компоненты желудочного сока участвуют в пищеварении
Важный принцип: пищеварение — не только механическое, но и химическое, где ключевую роль играют соляная кислота и ферменты желудочного сока.
С учётом этого можно структурировать “желудочный сок” как комплекс, включающий:
- Соляную кислоту,
- Ферменты желудочного сока и
- Слизь
Соляная кислота (HCl)
Она делает среду желудка крайне кислой (в тексте это сравнивается с очень едкой кислотностью).
Функции кислоты:
- уничтожение части бактерий и паразитов, пришедших с пищей (санитарная роль);
- создание условий для работы желудочных ферментов;
- участие в денатурации пищевых белков (в биохимическом смысле: “разворачивает” белковые структуры, повышая доступность для ферментов).
Ферменты желудочного сока
• Пепсин — главный протеолитический фермент, расщепляет белки до пептидов.
• Гастриксин (пепсин C) — также расщепляет белки, активен при несколько иной кислотности, дополняя действие пепсина.
• Химозин (сычужный фермент) — участвует в створаживании молока, особенно важен у детей Липаза желудочная — в небольшом количестве расщепляет главным образом эмульгированные жиры.
• Желатиназа и другие протеазы — расщепляют желатин и отдельные белковые субстраты.
• Липаза желудочная - небольшом количестве расщепляет главным образом эмульгированные жиры
Сам факт наличия пищеварительных ферментов и их роли в химическом переваривании означает, что часть расщепления питательных веществ начинается уже в желудке, а не только в кишечнике.
Слизь (защитный барьер)
Наличие защитного слизистого слоя, позволяет защищать стенку желудка от кислоты и пищеварительных соков.
Это принципиально: желудок способен выдерживать кислоту, потому что он защищён. Если защитный барьер повреждается — начинается воспаление, эрозии и язвы.
2.3. Химус и сортировка макронутриентов
В желудке пища превращается в химус — кашицеобразную смесь желудочного сока и частично переваренной еды.
Быстрые углеводы (картофель, рис, хлеб) с низким содержанием клетчатки быстро распадаются и дают более резкий подъём сахара крови после всасывания в тонком кишечнике.
Напротив, белок, жир и клетчатка перерабатываются и всасываются дольше.
Практический вывод:
- если задача — снизить метаболические риски (скачки глюкозы, набор веса), имеет смысл ограничивать легкоусвояемые углеводы.
- если задача — долгое насыщение, опора на белок/клетчатку/умеренный жир физиологически оправдана.
2.4. Привратник: почему желудок не отдаёт еду сразу
На выходе из желудка — привратник, мышечный клапан. Он решает, что уже достаточно измельчено и может пройти дальше в двенадцатиперстную кишку. Он удерживает пищу, пока соки и перемалывание делают своё дело, а затем открывается порционно.
Пилорический сфинктер работает как клапан, удерживая пищу, пока она не будет достаточно обработана, и затем пропускает её дальше порционно.
С точки зрения питания это означает:
скорость еды, объём порции и состав рациона влияют на то, как быстро пища покинет желудок;
если желудок переполняется, повышается вероятность обратного заброса кислоты в пищевод.
2.5. «Не пейте свои калории»: скорость прохождения напитков
Жидкости проходят желудок значительно быстрее, чем твёрдая пища: “вода из ванны” — образ точный.
Отсюда диетологический принцип: калории, выпитые в виде напитков, часто насыщают хуже.
Фруктовый сок может быстро доставлять сахар в тонкую кишку, где он всасывается, и человек получает быстрый «сахарный удар»; избыток энергии при этом при недостатке активности откладывается в виде жира (в том числе вокруг кишечника/в печени).
Ещё один нюанс: цельные фрукты отличаются тем, что содержат больше клетчатки, дольше задерживаются в желудке и часть субстрата доходит до толстой кишки, поддерживая микробиоту.
3. Тонкий кишечник: место, где «всё по-настоящему начинается»
После желудка начинается участок, где пищеварение становится особенно интенсивным — тонкий кишечник.
3.1. Размеры: почему он называется тонким, но не маленьким
Тонкий кишечник длинный: примерно от 2,7 до 9 метров (широкий диапазон — это нормальная анатомическая вариативность).
То есть перед нами огромный “производственный коридор”, где пища проходит этапы смешивания, расщепления и всасывания.
3.2. Перистальтика и координация: пища не просто продвигается, она постоянно перемешивается
Стенки тонкой кишки сокращаются волнами, перемешивая небольшие порции химуса и продвигая их дальше. Сокращения должны быть согласованными, иначе дальше по ходу возможны нарушения вплоть до проблемы “закупорки”.
Это важная клиническая мысль: многие симптомы (спазмы, чувство распирания, нестабильный стул) — это не просто “еда плохая”, а отражение того, как кишка движется и перемешивает содержимое.
3.3. Ферменты и желчь: превращаем “крупные молекулы” в доступные
В тонкой кишке начинается активная ферментативная обработка. Пищеварительные ферменты действуют как ферменты в стиральном порошке — “разбирают” сложные соединения на более мелкие, пригодные для дальнейшего усвоения.
Параллельно подключается желчь, и здесь ключевой смысл — работа с жирами. Желчь эмульгирует жир, действуя подобно мылу: “обволакивает” жир и делает его доступнее для ферментов.
Желчный пузырь хранит желчь и выбрасывает её в момент, когда пища выходит из желудка.
(Жир в воде не растворяется. Поэтому организм приносит “мыло” — желчь. И это пример того, как физиология решает чисто физико-химическую задачу.)
3.4. Желчный пузырь
Желчь хранится в желчном пузыре, который выбрасывает её, когда пища выходит из желудка и попадает в кишечник.
Это напоминает систему “запасов”: желчь не льётся без остановки, она используется по потребности, когда нужно переработать жиры.
3.5. Питание и скорость всасывания: быстрые углеводы vs пища с клетчаткой
Хотя углеводы и скорость эффекта часто обсуждают в метаболизме, он напрямую касается тонкой кишки: именно здесь происходит быстрое всасывание сахаров. Соки и напитки быстро попадают в тонкую кишку и дают быстрый подъём сахара, тогда как цельная пища (например, цельные фрукты) дольше задерживается и даёт более плавную динамику.
4. Роль печени: переработка, хранение, защита и регенерация
4.1. Где расположена печень и почему это удобно физиологически
Печень — крупный орган верхнего отдела брюшной полости, который анатомически и функционально “поставлен” так, чтобы быть первым крупным контролёром потоков веществ, поступающих из кишечника.
И в этом есть глубочайшая инженерная логика:
всё, что всосалось из пищи, не должно сразу “вылиться” в общий кровоток без проверки и сортировки. Организму нужна система контроля — и печень выполняет эту роль.
Печень как система “секторальной обработки”
Печень — это не “мешок”, а структурированный орган с огромным количеством клеток, которые выполняют функцию переработкуи хранения и регулировки.
Еще говорить метафорой, то печень не просто “склад”. Это склад с бухгалтерией, лабораторией качества и системой допуска.
4.2. Главная роль печени: переработка нутриентов и управление обменом веществ
Печень участвует в переработке углеводов, белков и жиров, а также хранит некоторые нутриенты.
И это — ключевой момент для диетолога и врача:
мы работаем не просто с “еда вошла”, а с тем, что организм сделает с молекулами пищи после всасывания.
Печень и углеводы: контроль энергии и избытка
С точки зрения практической нутрициологии печень оказывается тем местом, где избыток энергии может быть переработан и “переведён” в форму хранения.
Когда человек регулярно получает быстрые калории (например, в виде соков и сладких напитков), это создаёт энергетическую перегрузку, и избыток энергии начинает откладываться в виде жира — в том числе в печени.
То есть печень становится местом, где видна цена привычек вроде “выпить калории”.
Печень и жиры: почему она может становиться “депо”
При избыточной калорийности, особенно на фоне абдоминального жира, жир начинает накапливаться в печени.
Это не мистический процесс — это предсказуемая биология: когда система регулярно получает “лишнее”, она ищет куда это разместить.
Хранение нутриентов: “резервный фонд” организма
Печень — это не просто место переработки, но и орган стратегического резерва.
Она обеспечивает устойчивость обмена веществ, чтобы организм мог пережить колебания: сегодня вы ели много, завтра мало — а клеткам нужна стабильность.
4.3. Защитная функция печени: контроль рисков и “проверка качества”
Печень - это орган, который решает, в каком виде вещества будут использованы.
Это означает:
- печень участвует в “фильтрации” и переработке поступающих соединений,
- снижает риск того, что потенциально вредные компоненты окажутся в кровотоке в прежнем виде,
- и таким образом является важным элементом защиты организма.
Это особенно важно для клинической логики при работе с питанием, алкоголем и метаболическими перегрузками.
4.4. Жировая печень (стеатоз): когда метаболическая нагрузка становится диагнозом
Жир накапливается в печени, и это часто связано с избыточной калорийностью и абдоминальным жиром.
Но при этом важно уточнение:
есть и другие причины — алкоголь, инфекции, метаболические нарушения, лекарства.
То есть стеатоз в клиническом мышлении нельзя “списывать” только на питание, хотя питание — мощнейший инструмент коррекции риска.
Мостик к пищевым привычкам: «сахарный удар» как перегрузка
Далее выстраивается правильная диетологическая логика:
- регулярный “сахарный удар” (например, соки/смузи как быстрые калории) повышает энергетическую нагрузку;
- избыток энергии превращается в жировые запасы, и печень становится одним из депо.
То есть печень — орган, который буквально фиксирует последствия современных привычек “быстро и сладко, зато на бегу”.
4.5. Регенерация печени: впечатляющая способность к восстановлению
Печень обладает впечатляющей способностью к восстановлению: даже при потере значительной части ткани возможен рост и регенерация.
Это важно не только как “интересный факт”, а как практический вывод:
печень умеет восстанавливаться — значит, в ряде случаев изменение образа жизни и питания действительно может дать существенные улучшения.
Но регенерация — это не бесконечная лицензия на перегрузку, а окно возможностей, которое стоит использовать вовремя.
(печень — один из самых терпеливых органов. Но “терпеливый” не значит “бессмертный”.)
5. Поджелудочная железа: ферменты, инсулин и связь с питанием
После того как мы обсудили желудок, тонкий кишечник, желчь и роль печени, логично перейти к органу, который часто остаётся в тени “главных звёзд” пищеварения — и при этом является одним из самых важных дирижёров процесса. Это поджелудочная железа.
И именно она идеально показывает, почему питание — это не только про ЖКТ, но и про эндокринологию. Потому что поджелудочная железа работает сразу в двух режимах:
- как пищеварительная фабрика и
- как гормональный регулятор обмена веществ.
5.1. Два направления деятельности поджелудочной железы: экзокринное и эндокринное
Поджелудочная железа имеет два ключевых направления деятельности:
- Экзокринное — то есть “внешняя” секреция: выделение ферментов, которые участвуют в пищеварении.
- Эндокринное — “внутренняя” секреция: выработка гормонов, среди которых наиболее известен и клинически значим инсулин.
Поджелудочная железа — это орган, который одновременно отвечает и за то, как пища будет расщеплена, и за то, как энергия из этой пищи будет распределена и сохранена.
По сути, это узел, который соединяет гастроэнтерологию и метаболическую медицину.
5.2. Логика запуска пищеварительного сока
Поджелудочная железа представлена так называемыми ацинусами — структурными“гроздьями клеток”, которые выделяют сок, поступающий в тонкий кишечник при появлении пищи.
Представьте себе, что пища выходит из желудка в тонкую кишку порциями, а не “всё сразу” — благодаря привратнику. И как только эти порции появляются в двенадцатиперстной кишке, организм воспринимает это как сигнал:
«Пора подключать тяжёлую артиллерию пищеварения».
И вот тогда ацинусы начинают выделять секрет — поджелудочный сок, содержащий ферменты, которые продолжают расщепление пищи уже на уровне тонкого кишечника.
То есть поджелудочная железа не просто “где-то рядом” с пищеварением — она подаёт те инструменты, без которых тонкий кишечник не сможет работать эффективно.
(Если желудок — это этап грубой подготовки и кислотной обработки, то поджелудочная железа — это высокоточный лабораторный блок: довести всё до молекул, пригодных для всасывания.)
5.3. Экзокринная функция: ферменты как ключ к усвоению пищи
Хорошо известно, что ферменты нужны для пищеварения. И это не “дополнительная опция”. Это механизм, который определяет:
- насколько полно пища будет расщеплена,
- насколько “готовыми” будут нутриенты для всасывания,
- насколько комфортно пройдёт пищевой комок по кишечнику.
«Пища должна быть не просто съедена — она должна быть переведена в язык молекул. А язык молекул — это работа ферментов».
5.4. Эндокринная функция: инсулин как “диспетчер энергии”
Теперь — второй режим работы поджелудочной железы. И именно он делает этот орган особенно важным в теме питания.
Инсулин — это гормон, который регулирует то, как организм обращается с глюкозой и энергией. И поджелудочная железа — главный источник этого гормона.
Здесь важно отметить простую цепочку:
- мы едим углеводы →
- они превращаются в глюкозу →
- глюкоза всасывается →
- поджелудочная железа выделяет инсулин →
- клетки получают сигнал “забрать и использовать” →
- а если энергии слишком много — она начинает откладываться.
И это уже напрямую связано с тем, что и как мы едим ежедневно.
5.5. Инсулинорезистентность как последствие высокосахарной диеты
Когда в питании много сахара и быстрых углеводов, в организме происходят повторяющиеся скачки сахара крови. Поджелудочная железа выделяет много инсулина, и со временем развивается инсулинорезистентность — клетки перестают нормально реагировать на инсулин, а избыток энергии легче откладывается в жир. Это происходит в несколько этапов.
Шаг 1. Быстрые углеводы = быстрый подъём глюкозы
Когда человек регулярно питается так, что в рационе преобладают сахар и быстро усваиваемые углеводы, организм всё чаще сталкивается с ситуацией резкого и частого повышения глюкозы крови.
Шаг 2. Поджелудочная реагирует правильно — но всё чаще и сильнее
Поджелудочная железа делает то, что должна делать: выделяет инсулин, чтобы “разрулить ситуацию”, направить глюкозу в ткани, снизить её избыток в крови.
Шаг 3. Режим “много инсулина” становится хроническим
Но если такие скачки повторяются снова и снова, инсулин начинает выделяться регулярно и в больших количествах. И это постепенно становится не эпизодом, а устойчивым режимом работы.
Шаг 4. Клетки начинают хуже отвечать на инсулин
Со временем клетки перестают нормально реагировать на инсулин — развивается инсулинорезистентность.
И это — критическая точка для практики: проблема уже не только “в сахаре”, а в том, что сигнал инсулина становится для тканей менее эффективным.
Шаг 5. Энергия начинает легче переходить в запасы
Когда клетки хуже реагируют на инсулин, избыток энергии легче откладывается в жир. То есть питание постепенно перестаёт быть “потреблением энергии” и превращается в устойчивое накопление.
(Организм не спорит с математикой. Если энергии поступает много и часто, он будет искать место, куда её положить.)
5.6. Почему это принципиально: связь ЖКТ и эндокринологии
Все это связывает ЖКТ и эндокринологию напрямую: питание — это не только ‘для кишечника’, но и для гормонов.
То есть, когда мы обсуждаем питание при заболеваниях ЖКТ, мы не можем ограничиваться только тем, что “раздражает слизистую” или “ускоряет моторику”.
Мы обязаны учитывать, что пища — это одновременно:
- механическая нагрузка на органы пищеварения,
- химический субстрат для ферментов,
- сырьё для микробиоты,
- и гормональный сигнал, который определяет судьбу энергии.
6. Гормоны кишечника: “эндокринный орган, который никто не видел на УЗИ как гормональный”
И вот теперь, когда мы уже обсудили поджелудочную железу как орган с экзокринной и эндокринной функцией, давайте добавим один недостающий элемент, без которого картина питания будет неполной.
Очень важно помнить: кишечник — это не только трубка для продвижения пищи и не только площадка для всасывания.
Кишечник — это ещё и эндокринный орган. То есть он выделяет гормональные сигналы, которые регулируют:
- аппетит и чувство сытости,
- скорость опорожнения желудка,
- поведение человека в отношении еды,
- и — косвенно — обмен веществ и энергетический баланс.
И именно поэтому иногда пациент говорит:
«Я вроде бы ем нормально, но мне хочется ещё» —
и мы понимаем, что речь может идти не только о психологии и привычках, но и о том, как организм “переваривает информацию о еде” на гормональном уровне.
6.1. Сытость — это не только “желудок растянулся”
Насыщение — это не просто механическое растяжение желудка, а процесс, в котором участвуют гормоны.
То есть еда запускает не только пищеварение, но и систему сигналов, которая сообщает мозгу:
“ресурс поступил, можно остановиться”.
Например, кишечный гормон PYY повышается после еды, подавляет аппетит и, что особенно важно для гастроэнтерологической логики, замедляет опорожнение желудка, давая организму больше времени на переваривание и всасывание.
И в практической интерпретации это звучит очень просто:
кишечник не только “переваривает пищу”,
он ещё и “ставит скорость на нужную передачу”.
Более подробно о гормональной регуляции аппетита и замедления опорожнения желудка будет рассмотрено в отдельном материале.
6.2. Почему это важно для питания и клинической практики
Если гормональные сигналы сытости работают адекватно, организм легче удерживает баланс:
порция — умеренная, насыщение — своевременное, опорожнение желудка — управляемое.
Но если питание устроено так, что пища быстро пролетает по верхним отделам ЖКТ (например, преобладают жидкие калории), насыщение может быть слабее, а аппетит — менее контролируемым.
(кишечник — это не только “куда еда пошла”, но и “какое сообщение организм получил”. Иногда люди переедают не потому, что они “не собраны”, а потому что тело не успело отправить сигнал «стоп».)
7. Толстая кишка и клетчатка: «не самая сексуальная работа, но великая»
Если тонкий кишечник — это главный зал переваривания и всасывания, то толстая кишка — это тот самый “финальный участок маршрута”, где пищеварение из процесса получения питательных веществ превращается в процесс поддержания нормальной гидратации, формирования стула и сохранения механического благополучия кишечной стенки.
Именно здесь часто выясняется, насколько разумно был устроен рацион:
потому что толстая кишка — это орган, который честно показывает, достаточно ли было воды, клетчатки и регулярности.
7.1. Главная функция: вернуть воду обратно в организм
Важно понимать базовую физиологическую логику: после тонкого кишечника остатки пищи ещё довольно “мокрые”. И толстая кишка занимается тем, что забирает воду обратно — то есть делает содержимое более плотным и оформленным.
Это, с одной стороны, экономия ресурса: организм не может бесконечно терять жидкость с калом.
А с другой стороны, это формирование “конечного продукта” — стула, который будет достаточно плотным, чтобы держать форму, но достаточно мягким, чтобы выходить без особых препятствий. Поэтому стул должен быть оформленным, а не жидким и не чрезмерно твёрдым.
7.2. Толстая кишка как территория микробиоты: “вторая переработка”
В толстом кишечнике живёт огромное количество бактерий — и это не декоративные “жильцы”. Их роль важна потому, что они:
- перерабатывают остатки пищи,
- участвуют в образовании газов,
- влияют на комфорт кишечника,
- косвенно связаны с воспалительными и метаболическими эффектами.
То есть толстая кишка — это не просто “мусоропровод”. Это биореактор, в котором клетчатка выполняет роль не просто в формировании стула, но и в качестве пропитания для микробиоты.
7.3 Почему клетчатка — главный «инженерный материал» толстого кишечника
Клетчатка выполняет несколько важных функций одновременно:
Делает содержимое объёмным и мягким
Это её фундаментальная механическая функция: клетчатка помогает сохранять пищу объёмной и мягкой, облегчая прохождение по толстой кишке и уменьшая давление на “трубы”.
И это сразу переходит в профилактику:
- дивертикулёза
- геморроя
Потому что когда стул слишком плотный и “жёсткий”, кишечнику приходится продавливать его сильнее. Давление возрастает — а значит, возрастает и риск осложнений.
Даёт сытость без лишних калорий
Клетчатка находится в растительной пище, плохо переваривается и проходит по тракту в значительной степени нетронутой; калорий почти не даёт, но повышает сытость.
Это очень важно для нутрициологической практики: клетчатка — это инструмент контроля аппетита через объем и время, а не через “силу воли”.
Работает по-разному: растворимая и нерастворимая
Принципиально важно различать два типа:
- Нерастворимая клетчатка — плохо растворяется в воде и не расщепляется бактериями. Её много в овощах, некоторых фруктах, сухофруктах и особенно в цельнозерновом хлебе.
- Растворимая клетчатка — растворяется в воде, помогает регулировать обмен и пищеварение, стабилизирует глюкозу; источники — овёс, ячмень, рожь, бобовые.
Для толстой кишки это означает:
- одна часть клетчатки больше “армирует” и продвигает,
- другая работает как “гель”, удерживает воду и становится полезной средой для микробов.
8. Частые состояния и болезни ЖКТ: как питание становится алгоритмом
Дальше — самое практичное. Не “что полезно вообще”, а “что делать при конкретной проблеме”.
8.1. Гастро-эзофагеальная рефлюксная болезнь: когда кислота “идёт не туда”
Когда кислота из желудка забрасывается обратно в пищевод, это может «обжигать» слизистую и вызывать болезненные симптомы. То, что хорошо известно как изжога.
С точки зрения механизма, это не “кислота в желудке” как таковая — кислота в желудке должна быть. Проблема начинается, когда кислота забрасывается вверх, в пищевод.
При рефлюксе кислое содержимое “просачивается” обратно и буквально обжигает слизистую пищевода, вызывая боль.
Почему это происходит: давление, переполнение и “перелив”
Представим себе, что желудок как бак.
Если бак переполнен, а входное отверстие — не герметично, часть содержимого “переливается” обратно. Это объясняется обычной логикой переполнения: когда желудок переполнен или нарушен защитный механизм на входе, содержимое может «вытекать» назад.
Именно поэтому в клинике гастроэзофагеальной рефлюксной болезни (ГЭРБ) так важны:
- объём еды (переедание повышает давление в желудке),
- время приёма пищи (поздняя плотная еда чаще даёт ночные симптомы),
- состав пищи (индивидуальные триггеры, особенно если еда раздражает слизистую или замедляет эвакуацию желудка).
Почему ГЭРБ — это не только дискомфорт
Если изжога повторяется регулярно, это уже не просто “неприятно”. Устойчивый кислотный контакт может приводить к хроническому воспалению пищевода. Для таких состояний важно иметь ввиду связь с более серьёзными рисками при длительном течении. (И это как раз тот случай, когда “терпеть и привыкнуть” — плохая стратегия.)
Питательная логика при ГЭРБ: алгоритм из механизма
Если мы исходим из механики “переполнения и перелива”, то алгоритм питания звучит не как набор запретов, а как инженерное решение:
- Меньше объём порции — меньше давление → меньше вероятность обратного заброса.
- Не устраивать тяжёлый ужин поздно вечером → меньше ночного рефлюкса.
- Не раздражать слизистую: алкоголь на пустой желудок раздражает слизистую и быстрее всасывается, усиливая эффект.
(пищевод — не фанат сюрпризов. Если кислота приходит к нему без приглашения, он не просто жалуется — он подаёт жалобу “в вышестоящие инстанции” через боль.)
8.2. Гастрит/язвенные поражения и роль НПВС
Аспирин и ибупрофен способны раздражать желудок и способствовать воспалению, что может приводить к гастриту или даже язвам.
В клинической практике снижения раздражения применяются буферизованный/быстрорастворимый формы аспирина с приёмом тёплой воды.
Алгоритм питания и поведения при риске гастрита:
- Убрать/минимизировать раздражители: алкоголь на голодный желудок раздражает слизистую и ускоряет всасывание.
- Не принимать раздражающие препараты натощак, учитывать защитные меры, описанные выше.
- Питание щадящее по объёму: небольшие порции, спокойный темп еды — это поддерживает согласованность пищеварения (а заодно помогает гормональным сигналам насыщения успеть “доложить наверх”).
8.3. Желчный пузырь и желчные камни: жиры, желчь и “кристаллизация”
Как указывалось ранее, желчь эмульгирует жир, а желчный пузырь хранит её и выделяет порциями.
При неблагоприятном сочетании условий некоторые компоненты могут выпадать в кристаллы и формировать желчные камни; маленькие камни могут пытаться пройти по протокам, что и создаёт клиническую драму.
Алгоритм питания при билиарной чувствительности (общая логика):
- Умеренность в жирной пище: жир нужен, но его избыток — нагрузка на систему выброса желчи.
- Регулярность приёмов пищи (желчь — “хранится и выбрасывается”; крайности режима могут усиливать дискомфорт).
- Индивидуальная переносимость и медицинская оценка при болях/коликах (питание поддерживает, но не заменяет диагностику).
Желчные камни: когда “кристаллизация” становится проблемой
Компоненты желчи могут выпадать в кристаллы, формируя камни, а маленькие камни могут пытаться пройти по протокам, вызывая боль и закупорку.
Это важный диетологический мост:
- если система выброса желчи реагирует болезненно, жирная пища может провоцировать симптомы;
- питание в таких случаях требует умеренности и внимания к переносимости (не как “страх жира”, а как управление нагрузкой на билиарную систему).
8.4. Диарея при кишечной инфекции: восстановить барьер и воду
При инфекции организм “пытается вымыть патогенные бактерии”, наполняя кишечник жидкостью — это проявляется сильной диареей.
Рациональная нутритивная поддержка предусматривает использование простой едытипа куриного супа с рисом, что позволяет защитить клетки слизистой и помогаетсмягчить симптомы.
Алгоритм питания при острой диарее:
- Регидратация (вода/растворы) — базис (логически следует из механизма потери жидкости).
- Щадящая еда: рис + бульон/суп как старт.
- Постепенное возвращение к обычному рациону для восстановления микробиоты. Существует теория, согласно аппендикс выполняет роль“резервуара” для повторного заселения хорошими бактериями.
8.5. Запор, дивертикулёз, геморрой: «вода + объём + регулярность»
Ключевой тезис: клетчатка облегчает прохождение, снижает давление в кишке и важна для профилактики дивертикулёза и геморроя.
Рекомендуется делить клетчатку на несколько приёмов и принимать с водой, чтобы уменьшать спазмы.
Алгоритм при запоре/склонности к натуживанию:
- Постепенно увеличить клетчатку (и помнить, что есть растворимая и нерастворимая, обе полезны).
- Обязательно добавить воду, особенно если используется слабительное.
- Дробить добавки клетчатки (если это добавка) и наблюдать реакцию кишечника.
- Опора на растительные источники: цельнозерновые, бобовые, овощи, фрукты — с учётом переносимости.
(кишечник очень ценит, когда его не пытаются «победить силой». Он любит дипломатию: вода, объём, время.)
8.6. Целиакия и чувствительность к глютену: ворсинки, иммунитет и элиминация
Ворсинки тонкого кишечника увеличивают площадь всасывания; приводится расчёт площади порядка ~25 кв. метров (примерно “половина площадки для бадминтона”).
Целиакия описана как аутоиммунное заболевание, при котором иммунная система атакует и разрушает ворсинки; триггер — глютен (точнее, один из белков глютена).
В результате воспаления возникают симптомы вроде боли, диареи, вздутия, усталости, но у значительной доли людей симптомы со стороны кишечника могут отсутствовать.
Целиакия встречается примерно у 1% населения, и подчёркивается рост частоты; также обсуждается нецелиакийная чувствительность к глютену, для которой надёжных тестов нет, а диагностика часто опирается на исключение причин.
Единственный способ понять наличие непереносимости — элиминационная диета.
Алгоритм питания при подозрении на целиакию/чувствительность:
- Сначала диагностика (медицинская), потому что при истинной целиакии важны тесты и наблюдение. В отдельных случаях при меняется анализ крови на антитела, а редко - биопсия тонкого кишечника.
- Если речь о нецелиакийной чувствительности: аккуратно проведённая элиминационная диета с последующим контролируемым возвращением продукта — инструмент, который помогает увидеть связь “продукт → симптом”.
- Смысл диеты — не “просто мода на безглютеновое питание”, а реальная защита структуры ворсинок и уменьшение воспаления при наличии триггера – пускового механизма целиакии.
8.7. Синдром раздражённого кишечника (СРК): питание как первая линия
Синдром раздражённого кишечника лучше всего лечится изменением диеты.
Алгоритм питания при СРК:
- Диета как основа терапии, а не “добавка к таблеткам”.
- Индивидуализация и поиск триггеров: рациональные элиминационные подходы, фиксация реакции.
- Работа с клетчаткой: она полезна, но при СРК вводится постепенно и по переносимости (поскольку избыточное/резкое введение может усиливать спазмы — это прямо оговаривается в контексте добавок клетчатки).
ЗАКЛЮЧЕНИЕ: Универсальные принципы питания для здорового ЖКТ
Соберём базовые принципы, которые повторяются на разных уровнях системы:
- Ешьте медленнее и регулярнее. Это даёт время гормональным сигналам насыщения включиться и уменьшает вероятность “переесть до того, как организм понял”.
- Ставка на клетчатку из растительной пищи — для объёма, мягкости стула, профилактики дивертикулёза/геморроя и контроля сытости.
- Вода — функциональный нутриент, особенно при повышенном потребленииклетчатки и использовании слабительных.
- Не “пейте калории” как привычку, особенно сладкие напитки: они быстро проходят и часто не дают нормальной сытости.
- При симптомах кишечника думайте о механизме:
· диарея — это часто “промывка” и потеря жидкости → регидратация и щадящая еда;
· запор — это часто “недостаточно воды/объёма/движения” → клетчатка + вода + постепенность.
Пищеварительная система — это не просто трубка и не единый орган. Это оркестр: пищевод формирует ритм, желудок задаёт тон кислотой и механикой, привратник контролирует темп, тонкий кишечник выполняет основную партию ферментами и всасыванием, желчь помогает “разобрать жир по нотам”, а толстая кишка завершает симфонию водой, клетчаткой и микробиотой.
И, пожалуй, главный вывод: многие распространённые состояния ЖКТ действительно лучше всего корректируются изменением диеты — иногда как первая линия терапии, иногда как поддержка лечения, но почти всегда как фундамент.