Ожирение — это физиология: момент, когда медицина перестала обвинять пациента

АЛМАЗ ШАРМАН, профессор медицины
Почему разговор о семаглютиде — это уже не просто разговор о похудении
Если посмотреть на историю медицины, легко заметить: человечество не раз искало «простой ответ» на ожирение. И почти каждый раз этот ответ звучал одинаково — «ешь меньше и больше двигайся». На практике эта формула работала как универсальный лозунг, но редко становилась устойчивым решением.
Причина проста: ожирение десятилетиями пытались объяснить через поведение, дисциплину, мотивацию и «силу воли» пациента. Пациенту предлагали правильные советы, логичные рекомендации и иногда даже идеальные планы питания — но сам механизм голода и насыщения оставался вне поля лечения, будто он не имеет значения.
С появлением агонистов рецепторов GLP-1 ситуация впервые радикально изменилась.
Препараты этой группы — и в первую очередь семаглютид (известный как Ozempic, Wegovy, Mounjaro и др.) — стали редким примером фармакотерапии, которая воздействует не на «правильность» пациента, а на биологическую систему регуляции аппетита и метаболизма.
И именно это перевернуло саму логику обсуждения ожирения.
Многие пациенты годами жили в реальности, где:
- голод возвращался слишком быстро,
- ощущение насыщения было коротким,
- тяга к еде не выключалась,
- «остановиться» было трудно даже после достаточной порции.
И когда на фоне терапии семаглютидом это внутреннее давление внезапно исчезало, люди описывали это так, будто в голове впервые стало тихо:
как будто выключили постоянный фоновой шум, который раньше воспринимался частью характера или личности.
Так медицина получила редкое подтверждение: то, что мы называли “слабостью”, часто было физиологией.
GLP-1: гормон, который долгое время был буквально «под носом»
Глюкагоноподобный пептид-1 (GLP-1 / ГПП-1) — это кишечный гормон (инкретин), который выделяется после еды и передаёт организму и мозгу крайне понятный сигнал:
«мы поели — достаточно».
У GLP-1 несколько ключевых ролей:
- регуляция секреции инсулина (глюкозозависимо),
- снижение секреции глюкагона,
- влияние на скорость опорожнения желудка,
- участие в формировании насыщения и контроле аппетита,
- влияние на пищевое поведение через ось кишечник—мозг.
Долгое время метаболическую регуляцию представляли упрощённо:
поджелудочная железа управляет глюкозой, инсулин — главный герой, а кишечник просто «переваривает еду».
Но исследования инкретинов показали, что кишечник — это эндокринный орган, встроенный в нейронную систему контроля энергии.
И это стало одним из главных научных поворотов:
ожирение оказалось не только «ошибкой питания», а результатом сложной архитектуры сигналов насыщения, где кишечник, мозг и обмен веществ работают как единая сеть.
Как появился семаглютид: история, в которой есть и наука, и случайность
В популярной культуре возникло ощущение, будто семаглютид появился внезапно — «как модный укол для похудения». Но реальная история намного глубже и медленнее.
Разработка агонистов GLP-1 началась не как антиожирительная стратегия, а как попытка улучшить лечение сахарного диабета 2 типа:
- снизить HbA1c,
- уменьшить вариабельность глюкозы,
- снизить риск сосудистых осложнений,
- улучшить прогноз.
Первым препаратом класса был эксенатид, одобренный в 2005 году. Затем фармакология двигалась в сторону более длительного действия и удобства применения — и постепенно появились формы еженедельного введения.
Но есть в этой истории деталь почти «кинематографическая»:
разработку ускорило обнаружение GLP-1-подобного пептида в слюне/яде аризонского ядозуба (Gila monster). Эта молекула действовала дольше, чем человеческий GLP-1, и стала природным доказательством того, что «если сделать сигнал насыщения более устойчивым — эффект будет длительным».
Именно так научная идея получила биологическое подкрепление:
насыщение можно не просто стимулировать, его можно пролонгировать.
От диабета к ожирению: момент, когда стало ясно, что мы упустили десятилетия
Одна из ироний медицины заключается в том, что человечество фактически потеряло около 20 лет, воспринимая GLP-1-препараты как исключительно диабетологические средства.
Да, пациенты худели — но поначалу считалось, что это вторичный бонус.
Ранние крупные исследования с препаратами этой группы показали не только улучшение гликемии, но и снижение сердечно-сосудистых рисков. Однако снижение массы было умеренным, и внимание фокусировалось на диабете.
Настоящая смена эпохи произошла позже, когда семаглютид протестировали у пациентов с ожирением без диабета в дозировке 2,4 мг и получили среднюю потерю массы тела порядка 15%.
Так одна и та же молекула закрепилась в двух клинических ролях:
- Ozempic — терапия диабета 2 типа,
- Wegovy — терапия ожирения (та же молекула, но иная цель и дозировка).
И это важно не только юридически и маркетингово — это показывает, как одна биология может быть применена в двух патологических контекстах:
в одном случае — глюкоза, в другом — масса тела и аппетит, но регуляторные системы пересекаются.
Как это работает: семаглютид не “заставляет меньше есть” — он меняет систему сигналов
Одна из ключевых задач врача — объяснить пациенту механизм корректно.
Потому что семаглютид — это не история про наказание и не история про силу воли.
Это история про то, что человек впервые начинает ощущать:
- насыщение раньше,
- голод тише,
- «навязчивость еды» слабее,
- порции становятся меньше без постоянной борьбы.
Он не «ломает» человека.
Он меняет нейроэндокринную среду, в которой человек существует.
Преинжестивное насыщение: сытость ещё до начала еды
Одно из самых интересных наблюдений последних лет — ощущение сытости может возникать до еды, через центральные механизмы (гипоталамические цепи).
Это называют преинжестивным насыщением.
С практической точки зрения это означает:
пациент реже входит в состояние пищевого «импульса», когда остановиться почти невозможно. Он ест спокойнее, медленнее, и не потому что «взял себя в руки», а потому что сама сила импульса ниже.
Замедление опорожнения желудка
Вторая часть эффекта более «механическая»: замедление желудочного опорожнения.
Что это даёт:
- пища дольше задерживается в желудке,
- растяжение стенок и механические сигналы насыщения усиливаются,
- объём прежней порции начинает сопровождаться тяжестью, тошнотой.
Важно: для пациента это выглядит так, будто тело наконец-то говорит ему правду вовремя:
«достаточно», а не через 40 минут после переедания.
Ось кишечник—мозг: влияние на тягу и пищевое вознаграждение
GLP-1-агонисты действуют не только на желудок. Они затрагивают ось кишечник—мозг и системы вознаграждения.
Поэтому у части пациентов снижается тяга к:
- сладкому,
- жирному,
- «перекусам от эмоций»,
- привычке доедать автоматически.
Некоторые описывают даже смещение предпочтений:
от снеков и десертов — к более простой пище (рыба, овощи, нейтральные блюда).
Для диетолога и нутрициолога это принципиально:
пациенту становится реально легче соблюдать рекомендации не потому, что «он хороший», а потому что снижается внутреннее давление аппетита.
Ожирение как хроническое состояние
В реальной практике ожирение почти никогда не ведёт себя как разовая задача «сбросил и забыл».
Даже после успешной диеты организм включает механизмы защиты массы тела:
- голод усиливается,
- расход энергии падает,
- тяга к калорийной пище возрастает.
Это похоже на «термостат», который стремится вернуть организм в прежний диапазон.
Именно поэтому появляется феномен снижения веса, потом возврата, иногда с увеличением.
Так постепенно меняется и модель терапии:
семаглютид всё чаще рассматривают не как краткий курс, а как длительное лечение, сопоставимое по логике с терапией гипертонии или дислипидемии - атеросклероза.
И в этом есть честность: прекращение терапии часто означает прекращение эффекта — потому что мы прекращаем фармакологическую поддержку насыщения.
Эффективность: семаглютид, тирзепатид и гонка инкретинов
Семаглютид стал дверью в новую эпоху, но не финалом.
Началась фармакологическая гонка «гормонов кишечника»:
- семаглютид (Ozempic, Wegovy) — агонист рецептора GLP-1,
- тирзепатид (Mounjaro) — двойной агонист GLP-1 + GIP,
- сурвадутид - двойной агонист GLP-1 + глюкагон
- далее — тройные агонисты (например, ретатрутид: GLP-1 + GIP + глюкагон).
В ряде испытаний новые молекулы демонстрируют снижение массы тела на уровне, приближающемся к эффектам бариатрической хирургии — а иногда сопоставимом с ней.
И для врача это означает принципиально новую позицию фармакотерапии ожирения:
она становится не «слабым дополнением», а серьёзным инструментом снижения риска — по масштабу сопоставимым со статинами и антигипертензивной терапией.
Побочные эффекты: почему они есть — и почему не всегда равны эффективности
Наиболее частые побочные эффекты GLP-1-агонистов — ЖКТ-спектра:
- тошнота,
- тяжесть,
- запоры,
- отрыжка,
- слабость, головокружение (часто из-за резкого снижения калорийности),
- иногда рост ЧСС в покое.
Ключевой клинический нюанс:
побочные эффекты чаще выражены в начале и во время титрации, но затем часто уменьшаются, в то время как снижение веса сохраняется.
Это выглядит нетипично для фармакологии, где «сила эффекта = сила побочек».
Здесь обсуждается возможность частичной независимости путей:
цепи, связанные с тошнотой/рвотой, могут быть отделимы от цепей, отвечающих за устойчивое снижение аппетита.
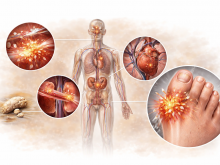
Метаболический синдром, воспаление и эффекты «шире, чем вес»
Для пациентов с ожирением характерен метаболический синдром:
- нарушение глюкозы,
- повышенное давление,
- дислипидемия (ТГ↑, HDL↓),
- висцеральное ожирение/талия.
Это не просто «фоновый диагноз». Это структура риска, которая определяет:
- вероятность диабета,
- сердечно-сосудистые события,
- воспалительный фон,
- прогноз на десятилетия.
Препараты GLP-1 часто улучшают эти компоненты. Поэтому они становятся инструментом не эстетики, а управления долгосрочными рисками.
Отдельно обсуждается и возможный системный противовоспалительный эффект: рецепторы GLP-1 широко представлены в мозге, и через центральные механизмы может опосредоваться снижение воспаления в организме в целом.
Точки риска в реальной практике: о чём нужно говорить честно
Возможные редкие осложнения
Есть риски и сигналы, требующие клинической настороженности и мониторинга:
- панкреатит (редко, но тяжёлое осложнение),
- гастропарез и риск кишечной непроходимости у части пациентов,
- потенциальные риски по щитовидной железе (и регуляторные дискуссии).
Важно помнить: сигнал безопасности ≠ доказанная причинность.
Но это зона, где врач обязан быть внимательным и корректно отбирать пациентов.
Потеря мышечной массы и нутритивные дефициты
Снижение веса — это не всегда только жир.
Без сопровождения питания и нагрузки пациент может терять и сухую массу, повышая риск:
- слабости,
- саркопении,
- ухудшения функционального статуса,
особенно в старшем возрасте.
Также возможен сценарий «слишком сильного снижения аппетита»:
пациент ест мало и перестаёт добирать белок, микроэлементы, нормальную структуру рациона.
И это ключевая зона работы диетолога/нутрициолога:
не просто «меньше калорий», а удержать белок, клетчатку, микронутриенты и мышечную ткань.
Риски для пациентов с расстройствами пищевого поведения
Отдельная красная зона — пациенты со склонностью к РПП, особенно ограничительного типа.
Для них препарат может стать «усилителем» патологии:
если голод выключается слишком эффективно, это может облегчить опасное голодание и закрепить деструктивный контроль питания.
Поэтому скрининг пищевого поведения и психологических рисков перед началом терапии — это не формальность, а часть современной безопасной медицины.
Семаглютид как социальное событие: экономика, культура и этика
Редко какой препарат так заметно влияет не только на клинику, но и на общество.
Когда у миллионов людей снижается аппетит, меняется спрос на:
- снеки,
- фастфуд,
- сладкое,
- алкоголь.
Это выходит далеко за пределы кабинета врача: меняются индустрии, привычки, культура питания.
Но возникает и этическая дилемма:
не превращаем ли мы пищевую проблему общества в индивидуальную медицинскую историю, где среда остаётся прежней, а ответственность переносится на укол?
С другой стороны, медицина не может ждать идеального изменения пищевой индустрии. Пациенту нужна помощь сегодня — в той среде, где переедание стало нормой, а высококалорийная пища доступна постоянно.
Практический вывод для специалистов: чем семаглютид является на самом деле
Если собрать всё в одно клиническое определение, оно может звучать так:
Семаглютид — это не “лекарство, которое худит”.
Это препарат, который вмешивается в физиологию насыщения, снижает патологическую тягу к перееданию и помогает удерживать метаболический контроль в современной пищевой среде.
Но эффективность препарата максимально раскрывается не «в одиночку», а в системе:
- грамотная титрация доз,
- коррекция рациона (особенно белка и клетчатки),
- контроль нутритивных дефицитов,
- профилактика потери мышечной массы (силовые тренировки),
- управление побочными эффектами,
- оценка психологических рисков и РПП,
- долгосрочное сопровождение (ожирение — чаще хроническое состояние).

Разговор о будущем: Семаглютид как “лекарство от тяги”: почему GLP-1 неожиданно вмешался в мир зависимостей, сердца и даже онкорисков
Когда семаглютид впервые стал глобальной сенсацией, его обсуждали почти исключительно в одной плоскости: похудение. Укол, который «отключает аппетит». Препарат, который заставляет есть меньше. Новый символ эпохи быстрых решений.
Но чем дольше врачи и исследователи наблюдали пациентов на терапии GLP-1, тем отчетливее становилось: речь идёт не просто о килограммах. Семаглютид, кажется, затрагивает куда более глубокий механизм — систему желания.
Именно поэтому в медицинской среде всё чаще звучит осторожная, но интригующая мысль: возможно, мы имеем дело с классом препаратов, который способен влиять не только на тягу к еде, но и на другие формы навязчивого стремления — к алкоголю, никотину, наркотикам и даже азарту.
Не только «минус вес», но и минус тяга
Пациенты описывают эффект семаглютида удивительно похожими словами: «в голове стало тише». Исчезает постоянный фоновый “зов еды”, пропадает ощущение бесконечного внутреннего напряжения, которое раньше не отпускало.
И почти параллельно появляются новые сообщения: некоторые люди начинают замечать, что они меньше хотят пить алкоголь, спокойнее относятся к перекусам “для эмоций”, проще бросают курить или теряют интерес к привычным «дофаминовым» ритуалам.
Пока это звучит как современная легенда. Но наука уже подбирается к объяснению.
Дело в том, что GLP-1 — это гормон не только «сытости», но и часть сложной нейросети, которая связана с системой вознаграждения. Там, где раньше действовал импульс: “хочу ещё”, внезапно появляется пауза. И человек впервые получает возможность выбирать — не из борьбы, а из спокойствия.
Алкоголь: первые серьёзные сигналы
Самый убедительный сигнал среди всех “зависимостных” эффектов — это алкоголь.
Крупное исследование на национальных данных показало, что у людей, принимавших GLP-1 препараты, снижался риск алкоголь-ассоциированных госпитализаций. То есть речь уже не только о субъективном “меньше тянет”, а о статистически заметных последствиях в реальной клинике.
Но важная оговорка звучит так: это пока не означает, что семаглютид можно официально считать лекарством от алкогольной зависимости. Сейчас это скорее территория переходного периода — между наблюдением и доказательством. Именно поэтому уже идут клинические испытания, которые пытаются проверить: способен ли препарат действительно помогать при алкогольном расстройстве, и насколько устойчивым будет эффект.
Курение и наркотики: гипотеза, которая становится направлением
С никотином и наркотическими зависимостями ситуация сложнее: там пока больше доклинических данных и ранних исследований, чем больших клинических доказательств. Но интерес медицинского сообщества стремительно растёт.
Логика здесь понятна: если препарат снижает аппетит не через силу воли, а через нейробиологию желания, — почему он не может воздействовать и на другие формы craving?
Это уже не фантастика — это осторожная научная ставка на будущее.
Сердце: эффект, который уже нельзя игнорировать
Но если в зависимостях семаглютид только начинает раскрывать свои «вторые роли», то в кардиологии он уже стал серьёзным событием.
Крупное исследование показало: у людей с ожирением или избыточным весом и уже имеющимися сердечно-сосудистыми заболеваниями семаглютид снижает риск тяжёлых событий — инфаркта, инсульта и смерти от сердечно-сосудистых причин.
И это переломный момент: препарат перестаёт быть просто средством «для контроля веса». Он входит в категорию лекарств, которые реально влияют на прогноз.
А рак? Здесь медицина пока говорит “осторожно”
Самая чувствительная тема — онкологические риски. Об этом спорили много и громко: звучали страхи, что вмешательство в гормональную систему может нести отдалённые угрозы.
Но новые большие данные пока выглядят обнадёживающе: убедительного роста общего онкориска на GLP-1 терапии не подтверждается, а по некоторым видам опухолей, связанных с ожирением, наблюдаются даже ассоциации со снижением риска.
Правда, здесь важно подчеркнуть: это в основном наблюдательная наука. Она умеет показывать тенденции, но не всегда умеет доказать причинность. Поэтому честная позиция медицины сейчас звучит так: мы видим интересные сигналы, но делать окончательные выводы ещё рано.
Что в итоге меняется?
Семаглютид стал первым препаратом, который ярко показал: человеческое переедание — это не всегда “слабость характера”. Часто это сбой биологического управления желанием.
А теперь появляется ещё более неожиданная перспектива: возможно, мы подошли к классу препаратов, которые умеют снижать не только голод, но и саму силу навязчивых импульсов — тех, что стоят за зависимостями, компульсивными привычками и хроническими «хочу ещё».
Пока мир обсуждает семаглютид как средство от лишнего веса, медицина начинает видеть в нём нечто большее.
Не таблетку красоты.
А инструмент, который показывает: желание можно регулировать биологически.
И это меняет не только терапию ожирения — это меняет взгляд на самого человека.