ЖИРЫ: ПИЩЕВЫЕ ЛИПИДЫ И ЖИРОВАЯ ТКАНЬ КАК ФИЗИОЛОГИЧЕСКИЙ ОРГАН
АЛМАЗ ШАРМАН, профессор медицины
Жиры как тема, окружённая мифами и упрощениями
О жирах в питании говорят постоянно — и почти всегда в эмоциональных категориях. В общественном сознании жир нередко становится символом «вредного», «опасного» и «лишнего». Однако профессиональный взгляд требует более точной оптики: жиры — это не только калории и не только фактор риска. Они являются фундаментальной частью обмена веществ, незаменимым компонентом пищи и одновременно основой важнейшей системы хранения энергии. Более того, телесный жир — это не просто «запас», а физиологический орган, от состояния которого напрямую зависит метаболическое здоровье человека.
Исторический контекст: почему жир стал «врагом»
Представления о вреде избыточной массы тела известны со времён античной медицины, однако особенно сильное закрепление эта идея получила в XX веке. Именно тогда страховые и эпидемиологические исследования стали количественно связывать массу тела с рисками смертности, и утвердилось упрощённое правило: «больше масса — выше риск». Позднее в популяционных исследованиях стал широко применяться индекс массы тела (ИМТ), рассчитываемый как масса тела, делённая на квадрат роста. ИМТ изначально создавался как статистический показатель «среднего человека», а не как инструмент диагностики ожирения и не как измеритель доли жира в организме. Тем не менее его удобство сделало его популярным суррогатом клинического риска, что закрепило устойчивую ассоциацию между размером тела, количеством жира и состоянием здоровья.
Пищевые жиры: что это такое и почему они особенные
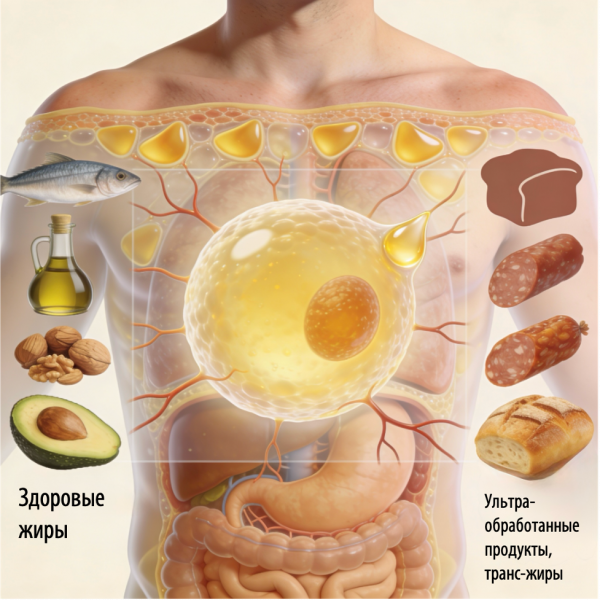
Если перейти от телесного жира к жирам пищи, становится понятно, что и здесь нельзя оперировать исключительно логикой «вредно/полезно». Научное название жиров — липиды. Вместе с белками и углеводами они относятся к макронутриентам, но отличаются тем, что содержат максимальную концентрацию энергии: в одном грамме жира находится 9 килокалорий. Для сравнения, один грамм белка или углеводов содержит около 4 килокалорий. Принципиально важно, что эти 9 килокалорий содержатся в одном грамме любого жира — насыщенного и ненасыщенного, даже такого традиционно «полезного», как оливковое масло.
В реальном рационе жиры бывают видимыми — например, в майонезе, маргарине, кулинарных маслах. Но часто они оказываются «невидимыми»: в печенье, тортах, сыре, орехах. Именно скрытые жиры нередко становятся источником неконтролируемого роста калорийности питания, потому что человек может не воспринимать их как отдельный нутриент.
Триглицериды: химия, объединяющая жиры пищи и жир организма
С химической точки зрения жиры состоят из углерода, водорода и кислорода. Многие пищевые жиры построены по принципу триглицеридов: три жирные кислоты соединяются с молекулой глицерина, формируя структуру, напоминающую букву «Е». Именно триглицериды оказываются ключевым звеном между пищей и физиологией, поскольку около 90% жиров в крови и тканях человека представлены именно ими.
Телесный жир также хранится в форме триглицеридов. Более того, даже углеводы при избытке могут превращаться в триглицериды — так организм формирует запасы энергии на будущее.
Функции жиров: энергия, защита, витамины, гормоны
Высокая энергетическая емкость делает жиры важным источником энергии. Но их роль не сводится к калориям. Жировая ткань защищает внутренние органы — сердце, лёгкие, печень, почки, селезёнку — выполняя механическую амортизацию. Подкожный жир обеспечивает термоизоляцию и помогает поддерживать постоянную внутреннюю температуру тела.
Кроме того, жиры необходимы для транспортировки жирорастворимых витаминов A, D, E и K из кишечника в кровь. Они могут участвовать в регуляции сытости через гормональные механизмы, хотя наиболее выраженное насыщение, как правило, обеспечивается белковой пищей. Также жиры нужны для синтеза ряда гормонов и участвуют в построении тканей и органов, включая головной мозг, содержащий значительную долю липидов.
Жировая ткань как орган: почему её нельзя считать просто «депо»
В клинической практике важно понимать: жировая ткань — не пассивный склад энергии, а динамичная система. Подкожная жировая ткань состоит из внеклеточного матрикса и миллиардов адипоцитов. Основная популяция — белые адипоциты, содержащие крупную липидную каплю, представленную в основном триглицеридами. Это устройство позволяет эффективно хранить энергию: жир несёт более чем в два раза больше энергии на грамм, чем белки или углеводы, и откладывается без «водной нагрузки», характерной для гликогена.
Жировая ткань постоянно синтезирует и расщепляет триглицериды. Липолиз и липогенез регулируются гормонами и доступностью субстратов, а высвобождаемые жирные кислоты и глицерол поступают в кровь и участвуют в распределении топлива между тканями.
Жиры во время голодания: стратегическая система выживания
Особенно ясно роль жиров проявляется в ситуации дефицита питания. Когда поступление пищи прекращается, падают уровни инсулина и циркулирующих триглицеридов, усиливается липолиз, а жирные кислоты становятся главным топливом для большинства органов. По мере продолжения голодания организм снижает энерготраты — адаптивно экономит ресурсы, чтобы продлить использование запасов.
Но не все ткани могут напрямую использовать жирные кислоты. Поэтому активируются дополнительные механизмы: печень кратковременно поддерживает глюкозу через гликогенолиз, затем запускается глюконеогенез, в котором участвует и глицерол. Параллельно развивается кетогенез: часть жирных кислот превращается в кетоновые тела, которые мозг способен использовать вместо глюкозы. В этот период возникает физиологическая инсулинорезистентность мышц, снижающая расход глюкозы мышечной тканью и «сберегающая» её для тканей, критически зависимых от глюкозы. В условиях голодания инсулинорезистентность оказывается не патологией, а адаптацией.
Когда жировые запасы истощаются, организм вынужден усиливать распад белка, поскольку отдельного «депо белка» не существует. Это отражает переход к терминальной фазе энергетического обеспечения и сопровождается ростом азотистых потерь.
Сколько жиров нужно: нормы и риск дефицита
Жиры необходимы организму, поэтому их недостаток тоже способен быть клинической проблемой. NutriSteppe рекомендует употреблять жиры в определённых границах, выраженных в процентах энергии: детям 1–3 лет — 30–40%, детям 4–8 лет — 25–35%, подросткам — 25–35%, взрослым мужчинам и женщинам — 20–35%.
Недостаточное потребление жира или его потеря может ухудшать всасывание жирорастворимых витаминов. Кроме того, выраженный дефицит жиров может способствовать формированию желчных камней: если жиров нет, потребность в желчи снижается, она застаивается в желчном пузыре и со временем может затвердевать, формируя камни.
«Плохие» и «хорошие» жиры: где проходит клиническая граница
В практике часто используют деление жиров на «плохие» и «хорошие». Эта схема удобна для обучения пациентов, но специалистам важно помнить, что она отражает скорее клинические риски, чем абсолютное качество продукта.
Например, в некоторых странах доля насыщенных жиров может составлять до 21% всей энергии рациона, хотя большинство рекомендаций предполагает значение ниже 10%. Снижение насыщенных жиров помогает уменьшить концентрацию холестерина в крови. Основные источники насыщенных жиров — продукты животного происхождения: мясо, сыр, масло. Уменьшая их потребление, можно снизить поступление общих жиров и калорий и тем самым сократить риск сердечно-сосудистых заболеваний.
Насыщенные жиры и трансжиры: почему их нужно ограничивать
Насыщенные жиры отличаются отсутствием двойных связей в цепи жирной кислоты. Обычно они тверже, белее и более «плотные» по структуре. Но клинически значимым является не их внешний вид, а связь с сердечно-сосудистыми рисками: чем выше доля насыщенных жиров в рационе, тем выше вероятность повышения холестерина в крови.
В NutriSteppe применяется принцип «светофора»: допустимым уровнем считается менее 2,5 г насыщенных жиров на 100 г съедобной части продукта. Если значение превышено, блюдо маркируется как нежелательное по насыщенным жирам.
Трансжиры — отдельная клинически важная категория. Это ненасыщенные растительные жиры, которые в ходе гидрогенизации превращают в более твердые, повышая срок годности продуктов. На практике трансжиры часто присутствуют в печенье и кондитерских изделиях. Однако исследования показали, что трансжиры повышают риск коронарной болезни сердца и других патологий даже сильнее, чем натуральные насыщенные жиры. Их потребление рекомендуется ограничивать до менее 1% пищевой энергии, а в идеале — исключать.
Холестерин: необходимый компонент с рисками при избытке
Холестерин — воскообразное вещество, присутствующее в клетках организма. Он не растворяется в воде, поэтому не может свободно циркулировать в крови и переносится липопротеинами. Если холестериновый обмен нарушается, холестерин может накапливаться на стенках сосудов, формируя атеросклеротические бляшки. Эти бляшки сужают сосуды, ухудшают их эластичность и становятся причиной ишемической болезни сердца. При разрушении бляшки возможны инфаркт миокарда или инсульт.
При этом холестерин организму необходим: он входит в состав мембран клеток, участвует в синтезе витамина D, стероидных и половых гормонов, является компонентом желчи и важен для развития плода. Организм способен синтезировать холестерин сам — преимущественно в печени (800–1000 мг в сутки). Синтез холестерина усиливается при употреблении насыщенных жиров и трансжиров и может снижаться под действием статинов.
Холестерин поступает с пищей животного происхождения. В растительной пище его нет, поэтому заявления об «отсутствии холестерина» во фруктах и овощах являются маркетинговыми. NutriSteppe рекомендует ограничивать пищевой холестерин до 300 мг/сутки. Однако важно отметить: холестерин из яиц почти не повышает уровень холестерина в крови — на синтез сильнее влияют насыщенные жиры и трансжиры.
Ненасыщенные жиры: моно-, поли- и их значение для здоровья
Ненасыщенные жиры отличаются тем, что имеют двойные связи между атомами углерода. Если двойная связь одна — это мононенасыщенные жиры; если две или более — полиненасыщенные.
Мононенасыщенные жиры обычно жидкие при комнатной температуре, а в холодильнике становятся более вязкими. Пример — оливковое масло. Его употребление, особенно оливкового масла первого холодного отжима –(Extra virgin oliveoil – EVOO) связывают с профилактикой сердечно-сосудистых заболеваний. Полиненасыщенные жиры сохраняют жидкую консистенцию и при комнатной температуре, и в холоде.
Омега-3: ключевые жиры противовоспалительного профиля
Особое место занимают омега-3 жирные кислоты. Их наиболее усваиваемые формы (EPA/DHA) содержатся в холодноводной рыбе — лососе, форели, сардинах, скумбрии — а также в печени трески и некоторых морепродуктах. Омега-3 есть и в льняном масле (ALA), но предпочтительным источником считаются рыбные продукты, так как они усваиваются лучше.
Исследования показывают, что значительная часть населения недополучает омега-3: около 68% взрослых и 95% детей. Омега-3 участвуют в синтезе противовоспалительных веществ, важны для транспорта глюкозы и аминокислот. Поэтому продукты, содержащие омега-3, рекомендуется включать в рацион минимум два раза в неделю. Это способствует снижению триглицеридов и улучшению липидного профиля крови, что связано со снижением риска коронарной болезни сердца. Также описываются потенциальные эффекты в снижении риска болезни Альцгеймера и других состояний, связанных с хроническим воспалением.
Омега-6: незаменимые жиры с риском избытка
Омега-6 жирные кислоты отличаются тем, что их первая двойная связь расположена у шестого атома углерода. Они содержатся в растительных маслах — например, кукурузном, сафлоровом, соевом. Омега-6 распространены в организме и участвуют в работе всех клеток, поэтому при их недостатке клетки не смогут функционировать полноценно. Однако чрезмерное потребление омега-6 может изменять клеточные реакции и неблагоприятно воздействовать на сердце и сосуды. Линолевая кислота относится к омега-6 и является незаменимой: организм не синтезирует её самостоятельно, поэтому она должна поступать с пищей.
Когда жир становится «проблемным»: локализация, а не просто количество
Наиболее важный клинический вывод состоит в том, что жир становится фактором риска не только из-за объёма, но и из-за того, где он откладывается и как он функционирует. У разных людей различается способность безопасно накапливать энергию в подкожной жировой ткани. Когда емкость подкожного депо становится ограниченной, избыток энергии начинает откладываться в менее благоприятных местах: формируется висцеральный жир вокруг органов брюшной полости и эктопический жир в печени, мышцах, поджелудочной железе и других органах. Именно эти формы накопления связаны с метаболическими осложнениями.
Почему липосакция не «лечит» метаболическое заболевание
Методы удаления подкожного жира, в частности липосакция, укрепили культурное ожидание, что «если убрать жир, станет лучше». Однако клинические исследования показали, что значимое удаление подкожного жира при контролируемо стабильной массе тела не улучшает гликемию, чувствительность к инсулину, липидный профиль или артериальное давление. Это означает, что механическое уменьшение объема подкожной жировой ткани не воспроизводит метаболические эффекты снижения массы тела, достигаемые через изменения питания и физической активности.
Липодистрофия: когда отсутствие жира ухудшает здоровье
Редкие состояния липодистрофии демонстрируют парадоксальную, но клинически важную закономерность: тяжёлые метаболические осложнения могут развиваться при отсутствии подкожного жира и даже при нормальной или низкой массе тела. Если организм не может формировать полноценное подкожное депо, поступающие липиды перераспределяются в печень и мышцы. Это сопровождается выраженной инсулинорезистентностью, гипертриглицеридемией, жировой болезнью печени и высоким сердечно-сосудистым риском. Этот пример подтверждает, что иногда ключевой проблемой становится дефицит безопасного «хранилища энергии», а не просто общий объём жировой ткани.
Инсулинорезистентность: адаптация при голодании и патология при избытке энергии
Инсулинорезистентность не является строго «одномерным» патологическим явлением. В условиях голодания она может выполнять адаптивную роль, помогая перераспределять топливо. Но при хроническом энергетическом избытке и нарушении функции жировой ткани инсулинорезистентность становится центральным механизмом патогенеза метаболических нарушений.
Предполагаемая модель включает ремоделирование жировой ткани, воспалительные изменения, повышение потока жирных кислот в печень и мышцы и развитие компенсаторной гиперинсулинемии. Итогом становятся повышение гликемии, гипертриглицеридемия, прогрессирование жировой болезни печени до воспалительной формы (MASH), атерогенные изменения липидного профиля и рост сердечно-сосудистого риска.
Почему ИМТ недостаточен: клинический фокус на «функции жира»
Хотя ИМТ остаётся удобным скрининговым показателем на уровне популяции, его диагностическая ценность ограничена. Он не отражает распределение жира, не измеряет функциональное состояние жировой ткани и может пропускать пациентов с нормальной массой тела, но выраженным висцеральным и эктопическим ожирением.
Поэтому практическая оценка риска включает анализ соотношения талии и бёдер, лабораторных признаков метаболического синдрома (гипергликемии, гиперинсулинемии, гипертриглицеридемии, атерогенных изменений), поражения органов-мишеней и механических осложнений избыточной массы тела, таких как апноэ сна, ортопедические проблемы и ограничения подвижности.
Практический вывод: правильные жиры помогают снижать риски
Финальный вывод важно сформулировать особенно точно: все жиры дают одинаковое количество энергии, но они не одинаковы по влиянию на здоровье. Большое количество исследований показывает, что замена насыщенных жиров на ненасыщенные способствует нормализации массы тела, снижению рисков сердечно-сосудистых заболеваний и диабета. Поэтому профессиональная задача состоит не в том, чтобы «бояться жиров», а в том, чтобы управлять их количеством, качеством и клиническим контекстом питания пациента.
- МЫ — СОХРАНЕННЫЙ СОЛНЕЧНЫЙ СВЕТ: КАК ЕДА, ЭНЕРГИЯ И СРЕДА ПЕРЕПИСЫВАЮТ СУДЬБУ НАШЕГО ЗДОРОВЬЯ
- ПОЧЕМУ ПОДАГРА — ЭТО НЕ ПРО СУСТАВЫ, А ПРО ВСЕ ТЕЛО, И ПРИЧЕМ ЗДЕСЬ МОЧЕВАЯ КИСЛОТА
- КАЗАХСТАНЦЫ НЕ СТАРЕЮТ — ОНИ РЕЗКО ТЕРЯЮТ ЗДОРОВЬЕ: ДВА ВОЗРАСТА И ЧЕТЫРЕ СКРЫТЫХ ФАКТОРА, КОГДА ОРГАНИЗМ ПЕРЕСТАЕТ ПРОЩАТЬ